
各医療機関ではCOVID-19対策に追われている真っ只中だと思います。ほんとうにお疲れ様です。
最前線で戦われている医療関係者の皆様、ありがとうございます!本当に大変だと思います。
当院では現在のところ患者を受け入れてはおりませんが、来るべき日に備えてみんなであーだこーだ言いながら対策を練っております。最前線ではなく後方支援という形での、うちの病院にはうちの病院の役割があると思っていますし、それは状況によって変化すると思いますが、ニーズに合わせて対応できればと思っているところです。
このCOVID-19の話題は尽きないわけでありますが、もちろんそれ以外の医療も並行して続いているわけでして。
今年度は診療報酬改定がありました。病院薬剤師関連の項目はそれほど多くなかったのですが、その中で注目したいのが「退院時薬剤情報連携加算」の新設です。

算定要件は以下です。
(「日本病院薬剤師会 令和2年度診療報酬改定について」より)

これの加算に関して一つ疑義解釈が出ていましたね。

当院では数年前からこの退院時の情報提供を積極的に行っておりました。小規模病院なのでさほど多くはないですが、月に15~20件くらい書いていました。まあ、この情報提供書を書くのはすごく大変ですし、郵送費とかも考慮すると60点じゃ全然足りないんですけどね。。。
情報提供書については以前このブログでも書いたことがありましたね。
今回加算が新設されましたし、また情報提供書の記載項目を少し変更しました。さらに、この情報提供書を運用して嬉しかったことがありましたので、改めて書いていきたいと思います。
私がこの「退院時施設間情報提供書」を積極的に運用している目的は、今も以前にブログを書いたときと変わりないですが、その中でも大切にしていることを改めて3つ書いておきます
- 入院を(保険薬局の薬剤師にとっての)ブラックボックスにしたくない
やっぱりこれが一番大きいですね。薬局で勤務していた時は、退院後の初来局で処方が大幅に変わっていたことが時々ありました。その理由を患者さんが全て把握できていることは少なく、もちろん入院理由や行われた検査や処置なども知るのが難しかったです。薬局での服薬指導やフォローの充実には必須の情報だと思うんです。
- 入院時に把握した情報の共有・引継ぎ
入院時の患者インタビュー、持参薬を確認しての服薬状況・管理状況、新規処方薬に関する指導内容、検査値(まだ処方箋に検査値の印字をしていないので…)、担当ケアマネ・サービス内容などなど、薬局では把握しにくい内容や新たに指導した内容を共有・引継ぎすることは大切だと思っています。
- 退院後の外来での処方ミスの防止
この情報提供書を運用する前は、退院時の処方が上手く退院後の処方に反映されずに一部誤った処方がなされてしまうということが何度かありました。外来の患者だったら気づくこともできるかもしれませんが、服薬指導をしない施設処方ではそのミスの把握が困難なこともあると思います。そういった意味も込めて運用しております。
さて、以下に示すのが現在当院で運用している「退院時施設間情報提供書」です。退院カンファレンスで関係多職種との情報共有にも同様の書式を使用しております。
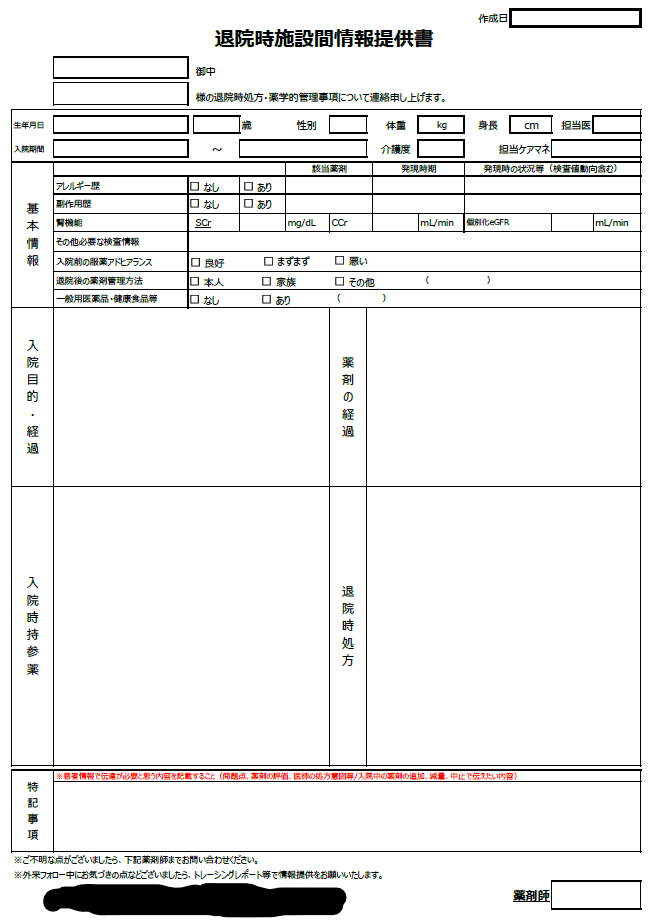
この度いくつか変更しましたので、それを紹介します。
・「介護度」の追加…介護度を把握できれば大まかな患者さんの状態やサービス内容の把握につながるかと思います。特に高齢者では、介護保険の有無やケアマネの事業所や名前を把握しておくことは必須だと思います。ケアマネとの情報共有はとても重要です。
・「身長」「CCr」「個別化eGFR」の追加…これは(できるだけ)正確に腎機能を把握してもらいたいためです。当院はまだ処方箋に検査値の印字をしておりませんので(早くやりたいのですが…)、少しでも薬局薬剤師に把握していただければと。
・「入院前の服薬アドヒアランス」の追加…この項目は「特記事項」や「入院時持参薬」の項目に記載していたのですが、毎回記載する必要があると思うので追加しました。
最後に、この「施設間情報提供書」を運用していて嬉しかったことがありましたのでそれについて書いていきます。
それはこの間ツイートしたのですが…
退院時施設間情報提供書を送った薬局から電話があって、「今日患者さんが来られました!情報提供書のおかげで、スムーズに投薬することができました!すごく分かりやすかったです!いい取り組みですね!」
— リンコ (@manabunoda) 2020年4月13日
って言われてすごく嬉しかったの!
すごく苦労した症例だったし、退院後の生活も気になってたから余計にね。
— リンコ (@manabunoda) 2020年4月13日
今年から加算が付くようになって発行されるケースが増えてくると思うけど、受け取った薬局薬剤師さんはアクションしてあげると病院薬剤師は喜ぶと思うよ。あれ作るの結構苦労するの。
お相手は、隣の市の保険薬局の薬剤師でした。それまでは一度もコンタクトを取ったことがありませんでした。
こうやって言っていただいてやってきて良かったと思いましたし、これからも頑張りたいなと。単純な人間なので。
この他にも書いてよかったと思ったことは何度もありまして。退院時の処方内容と異なっていたために疑義照会があり処方が修正された事例、情報提供書に記載された腎機能を気にして疑義照会があった事例、勉強会でお会いした際に患者さんのその後の経過を教えて頂けた事例などなど。ほんとはこういった事例をまとめて発表したかったのですが、上手くまとまらず…きっとそのうち…
課題は前回も書いたのですが(1年半経ってるのに早く改善しろよ、と言われそうですが…)、転院時の情報提供書の送付と入院の薬局からの情報提供の依頼ですね。転院時は少しずつ書くようになったのですが、どうしても緊急に転院ということがあって、あとは病棟に常駐しているわけではないのでギリギリに転院の情報が入ってきたりで…すみません、改善させます。入院時の薬局からの情報提供の依頼に関しては、必要時には行っているのですが、もう少し対象を広げてやっていきたいなと。
※これらの取り組みはプライバシーの問題もありますので、そこには十分に配慮しながらやっております。
最後に…
私が勤めるような病院の大きな役割は、在宅と在宅の間の「つなぎ」だと思っています。もちろん病院なので急性期としての治療が必要なことも多いですが、それが終われば患者さんの在宅での生活を想像しながら処方提案を行っていきたいとは常々考えています。
在宅で生活する患者さんをメインで支えていく薬剤師は薬局薬剤師だと思いますので、そのサポートが少しでもできれば、と。だから私みたいな病院薬剤師は上手く利用してもらえればいいですし、私もそうやって利用していただいた方が嬉しいのかもしれません。
この点は病院や病院薬剤師にとっても温度差がある部分だとは思いますが、少なくとも私はこのスタンスでこれからも病院薬剤師として役割を果たしていきたいと思っております。